سرطان پوست، رشد غیرطبیعی سلولهای پوست است. این مشکل بهطور کلی در مناطقی از پوست که در معرض تابش نور خورشید قرار میگیرند، رخ میدهد اما گاهی هم در مناطقی از پوست بروز میکند که بهطور معمول در معرض نور خوشید نیست.
مختصری از آناتومی پوست
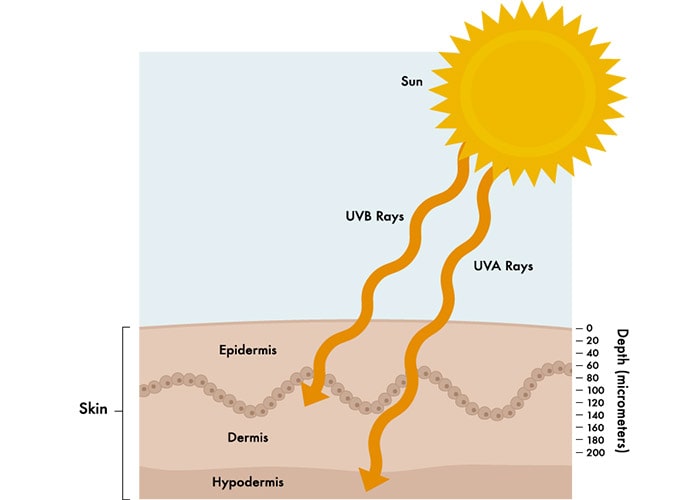
پوست، بزرگترین اندام بدن است و از سه لایهی اصلی تشکیل شده است:
- اپیدرم: لایه بسیار نازک خارجی پوست است که همچون سدی در برای عفونتهای محیطی عمل میکند و مقدار آبی را که از این طریق از بدن تبخیر میشود، کنترل میکند.
- درم: لایه میانی و ضخیمتر پوست که حاوی فولیکولهای مو و نیز اعصاب و تعداد زیادی عروق خونی و لنفی است که در چارچوبی از کلاژن تعبیه شدهاند.
- هیپودرم: عمقیترین لایه پوست که سرشار از چربی و کلاژن بوده و دارای عروق خونی و لنفی زیادی است.
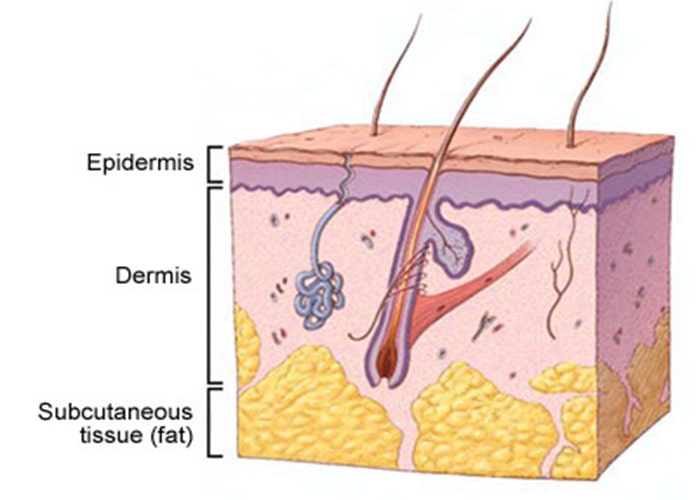
بیشتر سرطانهای پوست، از سلولهای موجود در لایه اپیدرم ظاهر میشوند. کراتینوسیتها، سلولهای اصلی موجود در این لایه از پوست هستند. در عمق اپیدرم و در نزدیکی لایه درم، این سلولها رشد کرده و فعالانه سلولهای پوستی جدیدی تولید میکنند. این لایه، لایهی سلولهای قاعدهای (بازال) است. این سلولها با گذشت زمان، به سمت سطح پوست مهاجرت میکنند و تبدیل به سلولهای سنگفرشی میشوند. در میان سلولهای قاعدهای، رنگدانههای قهوهای رنگی به نام ملانین وجود دارد که سلولهای ملانوسیت را میسازند. اینها نزدیک به سلولهای دیگری که مواد خارجی مثل باکتریها یا سلولهای سرطانی را از پوست برداشته و از طریق عروق لنفاوی به گرههای لنفاوی میرسانند (یعنی سلولهای لانگرهانس پوست)، قرار گرفتهاند.
عروق لنفاوی پوست به گرههای لنفاوی کشالهی ران، زیر بغل و گردن میرسند. این عروق مایع لنف را حمل میکنند و یکی از سیستمهای گردش مایع در بدن میباشند. این سیستم بخشی از دستگاه ایمنی بدن محسوب میشود ولی در عین حال مسیری است که سلولهای سرطانی پوست میتوانند از آن برای انتشار در کل بدن استفاده کنند. گرههای لنفاوی همون یک فیلتر عمل کرده و این سلولها را به دام میاندازند. تکثیر این سلولها در گرههای لنفاوی موجب بزرگ شدن گرههای لنفاوی میشود.
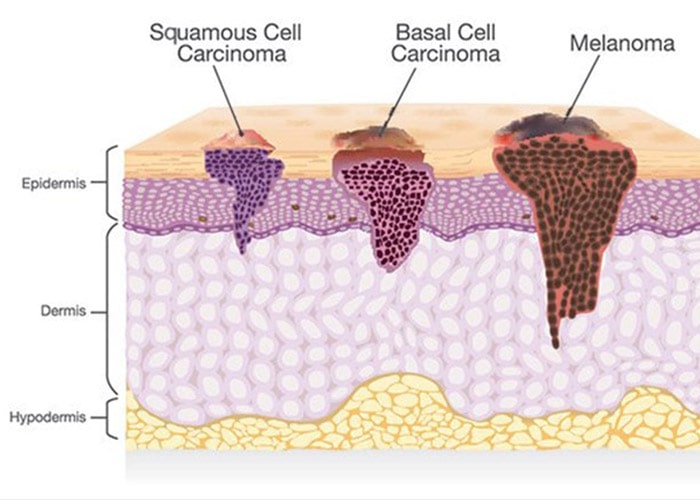
انواع سرطان پوست
دو نوع از سرطان پوست بر اساس نوع سلولهای درگیر عبارتند از:
سرطان کراتینوسیت
این نوع سرطان پوست شامل سرطان سلولهای قاعدهای (BCC) و سرطان سلولهای سنگفرشی (SCC) پوست میشود. اینها رایجترین فرم سرطان پوست هستند. احتمال رشد اینها در مناطقی از بدن که بیشتر در معرض نور خورشید قرار میگیرد، یعنی سر و گردن بیشتر است. در این فرم از سرطان پوست، احتمال انتشار سلولهای سرطانی و مرگ بیمار نسبت به انواع دیگر کمتر است ولی اگر تحت درمان قرار نگیرد، ممکن است رشد کرده و در قسمتهای دیگر بدن منتشر شود.
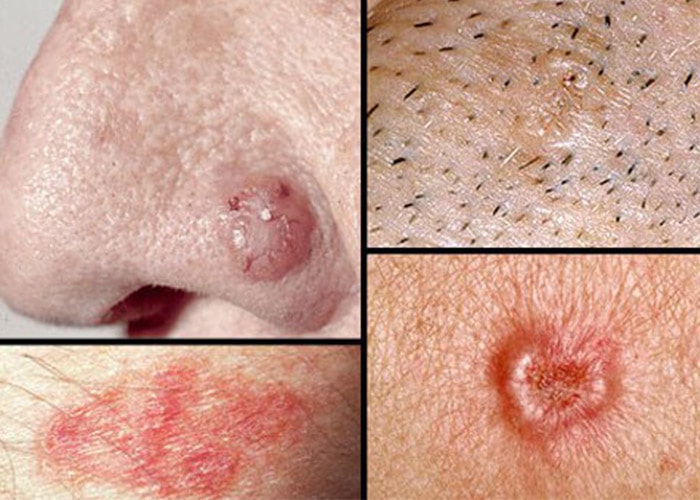
سرطان سلولهای سنگفرشی: این نوع از سرطان در لایهی خارجی پوست اتفاق میافتد و معمولا نسبت به سرطان سلولهای قاعدهای تهاجمیتر است. این بیماری ممکن است به صورت ضایعات قرمز و پوسته پوسته مانند روی پوست بروز کند.
سرطان سلولهای سنگفرشی پوست
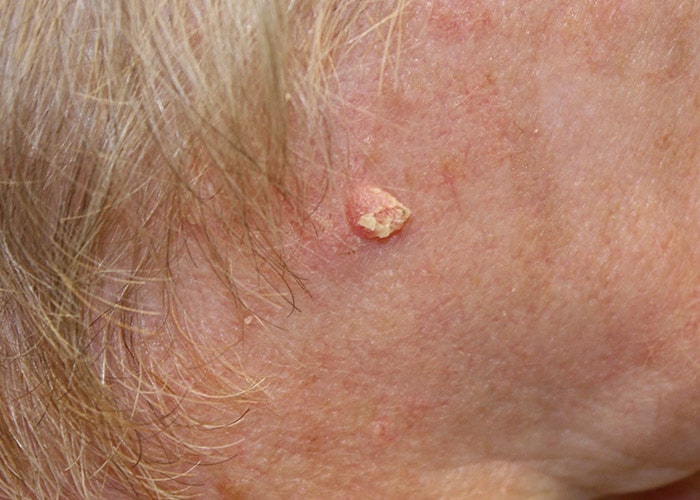
سرطان سلولهای قاعدهای: شایعترین فرم سرطان پوست، سرطان سلولهای قاعدهای است که ۹۰ درصد کل موارد سرطان پوست را در بر میگیرد. اینها تودههایی با رشد آهسته هستند که اغلب در نواحی سر و گردن ظاهر میشوند.
سرطان سلولهای قاعدهای پوست
سرطان ملانوم
دستهی دوم از انواع سرطانهای پوست، ملانوم است. این نوع سرطان مربوط به ملانوسیتها است. خالهای خوشخیم ایجاد شده توسط ملانوسیتها میتوانند سرطانی شوند. این خالها میتوانند در هر جایی از بدن تشکیل شوند، اما احتمال رشد آنها روی ناحیهی سینه و پشت بیشتر است. در زنان احتمال تشکیل این خالها روی پاها بیشتر است. در صورت تشخیص و درمان سریع، اکثر ملانومها قابل درمان هستند. اگر درمانی صورت نگیرد، آنها میتوانند در مناطق دیگر بدن پراکنده شوند و درمان آنها دشوارتر میشود. احتمال انتشار این نوع سرطان پوست نسبت به سرطان سلولهای قاعدهای و سرطان سلولهای سنگفرشی بیشتر است. این نوع از سرطان پوست فراوانی کمتری دارد اما خطرناکترین نوع سرطان پوست به شمار میرود. در واقع ملانوم تنها یک درصد از سرطانهای پوست را شامل میشود اما بخش عمدهای از مرگهای مرتبط با سرطان پوست در هر سال مربوط به این بیماری است.
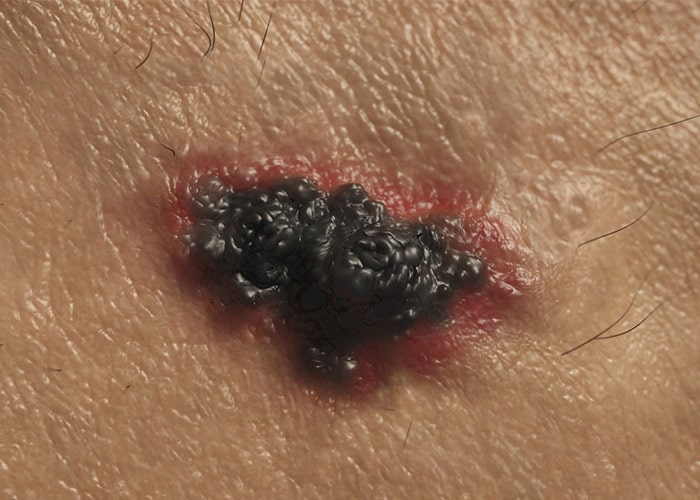
سرطان ملانوم
انواعی از ضایعات پوستی هستند که زیرمجموعهی سرطان پوست محسوب میشوند. همهی اینها سرطان پوست نیستند ولی میتوانند سرطانی شوند. یکی از این موارد کراتوز اکتینیک است: این ضایعات قرمز یا صورتی روی پوست سرطانی نیستند ولی بهعنوان یک حالت پیشسرطانی در نظر گرفته میشوند. اگر تحت درمان قرار نگیرد، تبدیل به سرطان سلولهای سنگفرشی میشود.
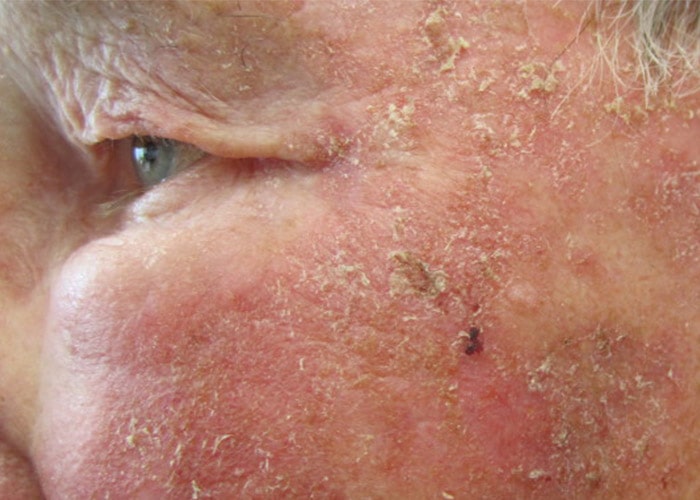
کراتوز اکتینیک یک حالت پیشسرطانی است که اگر تحت درمان قرار نگیرد، تبدیل به سرطان سلولهای سنگفرشی میشود
علایم سرطان پوست
تمام سرطانهای پوست یکسان نیستند و ممکن است باعث بروز علایم مختلفی شوند. با این حال تغییرات غیرطبیعی در پوست میتواند یک علامت هشدار دهنده برای انواع مختلف سرطان پوست باشد. آگاهی نسبت به وضعیت پوست میتواند به تشخیص سریعتر بیماری کمک کند.
- ضایعات پوستی: یک خال جدید، رشد غیرطبیعی، برآمدگی، زخم، وصلههای پوستی یا لکههای تیرهای که ظاهر شده و از بین نمیروند.
- عدم تقارن: دو طرف ضایعات پوستی یا خالها یکسان نیستند.
- لبهها: کنارههای ضایعات پوستی حالت ریشریش داشته و لبهها با هم برابر نیستند.
- رنگ: لکه دارای رنگی غیرمعمولی مانند سفید، سیاه، آبی یا قرمز است.
- قطر: ضخامت لکه بیش از نیم سانتیمتر است.
- تغییر کردن: تغییر قابل مشاهده در اندازه، رنگ یا شکل خال.
خالها و ضایعات پوستی که میتوانند مربوط به سرطان پوست باشند، اغلب شبیه خالها و لکههای پوستی هستند که اصلا سرطانی نیستند بنابراین برای تشخیص باید حتما به پزشک مراجعه کرد.
عوامل زمینهساز سرطان پوست
مقالههای مرتبط:
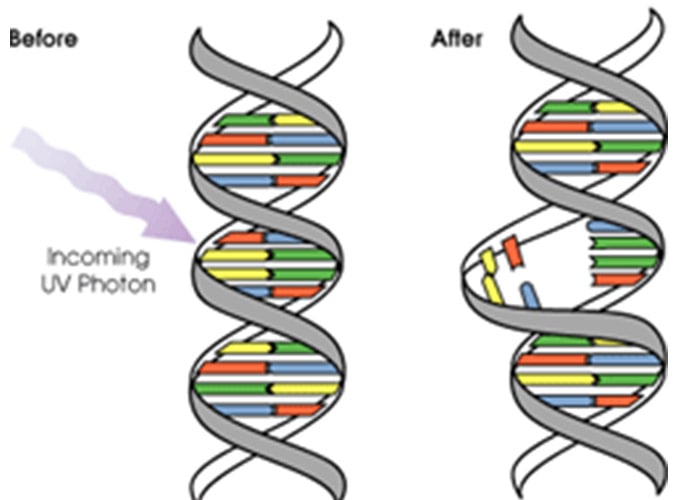
هر دو نوع سرطان پوست زمانی اتفاق میافتند که جهشهایی در DNAی سلولهای پوست اتفاق میافتد. این جهشها موجب میشوند که سلولهای پوست دارای رشد خارج از کنترلی شده و تودهای از سلولهای سرطانی را در پوست بوجود آورند. سرطان پوست سلولهای قاعدهای، در اثر امواج فرابنفش (UV) حاصل از خورشید یا دستگاههای برنزهکننده ایجاد میشود. امواج فرابنفش میتوانند موجب آسیب دیدن DNA موجود در سلولهای پوست شوند که نتیجهی آن رشد غیرطبیعی سلول خواهد بود. سرطان سلولهای سنگفرشی نیز در اثر تابش امواج فرابنفش ایجاد میشود. علاوه بر این، سرطان سلولهای سنگفرشی ممکن است در نتیجهی مواجههی طولانیمدت با عوامل شیمیایی مسبب سرطان نیز ایجاد شود. این وضعیت میتواند درون زخمهای حاصل از سوختگی یا دیگر جراحات تظاهر یابد و نیز ممکن است ویروسهایی مانند ویروس پاپیلوم انسانی (HPV) مسبب آن باشند.
علت ملانوم آشکار نیست. بیشتر خالها تبدیل به ملانوم نمیشوند و پژوهشگران در مورد اینکه چرا در برخی موارد این اتفاق میافتد و آنها سرطانی میشوند، مطمئن نیستند. همچون سرطانهای سلولهای قاعدهای و سرطان سلولهای سنگفرشی، ملانوم ممکن است در اثر تابش امواج فرابنفش ایجاد شود. با این حال ملانوم میتواند در بخشهایی از بدن که معمولا در معرض نور خورشید قرار نمیگیرند، نیز ایجاد شود.
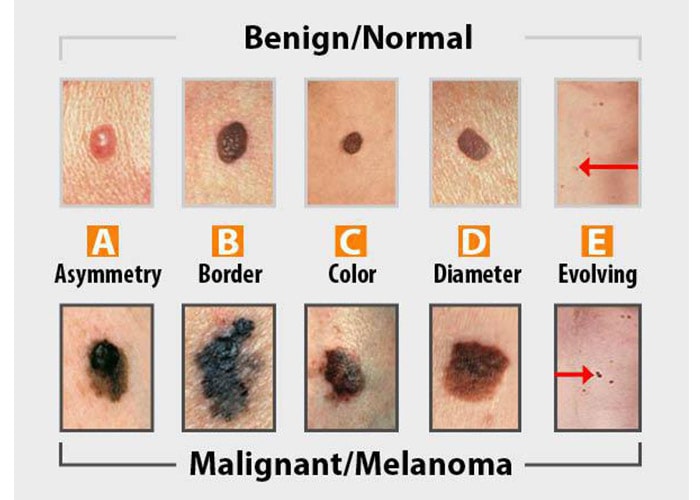
چه زمانی یک خال گوشتی خطرناک یا در خطر بالای تبدیل شدن به سرطان پوست است؟
خالهای گوشتی معمولا بیضرر هستند و بهندرت تبدیل به سرطان پوست میشوند. اگر یک خال سرطانی شود، تبدیل به ملانوم میشود. یک مرحله پیشسرطانی وجود دارد که خال دیسپلاستیک نامیده میشود که در آن وضعیت خال دیگر دارای حالت طبیعی نیست. نشانهی اولیه ملانوم، تغییر در یک خال است: نامتقارنی، لبههای غیرعادی، تغییرات رنگ، افزایش قطر یا دیگر مراحل تغییر در وضعیت میتواند نشاندهندهی این باشد که آن خال به ملانوم تبدیل شده است. خالها هرگز تبدیل به سرطان سلولهای قاعدهای یا سرطان سلولهای سنگفرشی نمیشوند. در شکل زیر خال نرمال (ردیف بالا) در مقایسه با خال سرطانی (ردیف پایین) نشان داده شده است.
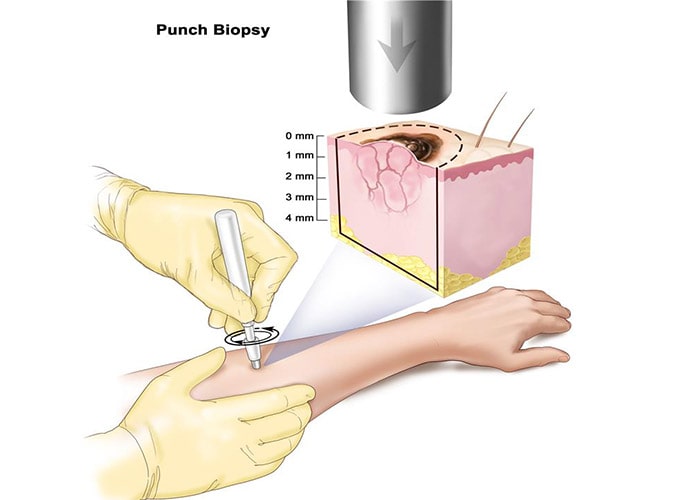
تشخیص سرطان پوست
اگر فردی متوجه لکهها و تودههای مشکوکی روی پوست خود شد یا اگر تغییری در لکههایی که قبلا وجود داشته است، مشاهده کرد باید به پزشک مراجعه کند. پزشک متخصص شکل، اندازه، رنگ و بافت منطقهی مشکوک روی پوست را مورد بررسی قرار میدهد و اگر مشکوک به سرطانی بودن منطقه شد، ممکن است یک بیوپسی(نمونهبرداری از بافت) انجام دهد. در جریان این روش ساده و ایمن، نمونهای از بافت مشکوک جدا شده و مورد بررسی قرار میگیرد. با این بررسی مشخص میشود که آیا فرد سرطان پوست دارد یا نه. اگر بیماری سرطان پوست در فردی تشخیص داده شد، ممکن است نیاز به انجام آزمایشهای دیگری بهمنظور تعیین میزان پیشرفت بیماری باشد. برنامهی درمانی بیمار به نوع، مرحلهی بیماری و عوامل دیگری بستگی دارد.
غربالگری سرطان پوست
غربالگری سرطان پوست که توسط متخصص پوست انجام میشود، روشی سریع و آسان است. از بیمار خواسته میشود که لباسهای خود را در آورد و پزشک تمام قسمتهای پوست او را به دنبال لکهها و خالهای غیرمعمول مورد جستجو قرار میدهد. تشخیص سریع بهترین راه برای اطمینان از موفقیت درمان سرطان پوست است. بر خلاف دیگر اندامها، پوست همیشه در معرض دید فرد است، پس هر فردی میتواند تغییرات غیرمعمول یا تغییر در وضعیت پوست خود را مشاهده کند.
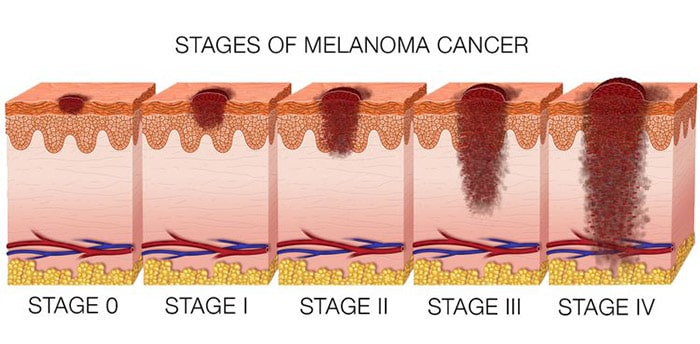
مراحل سرطان پوست
برای تعیین مرحله یا شدت سرطان پوست، پزشک به اندازهی تومور، وضعیت آن از لحاظ انتشار در گرههای لنفاوی و دیگر قسمتهای بدن توجه میکند. سرطانهای پوست از لحاظ مرحلهی پیشرفت در دو گروه اصلی جای میگیرند: سرطان پوست غیرملانوم و سرطان پوست ملانوم.
سرطانهای پوست غیرملانوم شامل سرطانهای سلولهای قاعدهای و سنگفرشی میشود که دارای مراحل زیر هستند:
- مرحله صفر: سلولهای غیرطبیعی فراتر از محدودهی لایهی خارجی پوست یعنی اپیدرم منتشر نشدهاند.
- مرحله یک: سرطان ممکن است به لایهی بعدی پوست یعنی درم نیز رسیده باشد ولی ضخامت آن بیش از دو سانتیمتر نیست.
- مرحله دو: در این مرحله تومور دارای اندازهای بیش از دو سانتیمتر است ولی هنوز به محدودههای اطراف یا گرههای لنفاوی نرسیده است.
- مرحله سه: سرطان از محل اولیه به بافت یا استخوان مجاور پراکنده شده است و اندازهی آن بیش از سه سانتیمتر است.
- مرحله چهار: سرطان در مناطق دورتری نسبت به تومور اولیه منتشر شده و وارد گرههای لنفاوی و استخوان و بافت شده است. اندازهی تومور بیش از سه سانتیمتر است.
ملانوم شامل مراحل زیر است:
- مرحله صفر: این نوع غیرتهاجمی از سرطان پوست، هنوز به بخش زیرین اپیدرم نفوذ نکرده است.
- مرحله یک: سرطان ممکن است به دومین لایهی پوست یعنی درم نفوذ کرده باشد ولی اندازهی آن کوچک است.
- مرحله دو: سرطان فراتر از محدودهی تومور اولیه منتشر نشده است ولی اندازهی بزرگتر و ضخامت بیشتری دارد و ممکن است علایم و نشانههای دیگری نظیر خونریزی یا پوستهپوسته شدن نیز دیده شود.
- مرحله سه: سرطان انتشار پیدا کرده و وارد گرههای لنفاوی یا بافت و پوست مجاور شده است.
- مرحله چهار: پیشرفتهترین شکل ملانوم است. در مرحلهی چهار، سرطان خارج از محدودهی تومور اولیه پراکنده شده است و در گرههای لنفاوی، اندامها یا بافتهایی که دور از محل اولیه سرطان هستند، دیده میشود.
اگر سرطان پس از درمان مجددا برگردد، سرطان پوست عودکننده نامیده میشود. احتمال بازگشت سرطان در هر فردی که سرطان پوست او تشخیص داده شده و تحت درمان قرار گرفته است، وجود دارد، بنابراین لازم است که حتما بررسیهایی در این زمینه روی این بیماران انجام شود.
روشهای درمان سرطان پوست
روش درمان این بیماری بستگی به عوامل مختلفی مانند اندازه، موقعیت، نوع و مرحلهی پیشرفت بیماری دارد. بعد از در نظر گرفتن این عوامل، گروه پزشکی ممکن است یک یا چند مورد از درمانهای زیر را پیشنهاد کند:
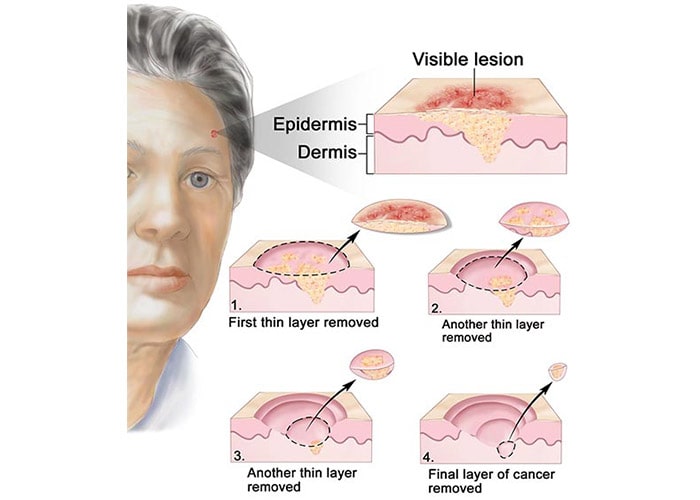
جراحی میکروگرافی ماز: منطقهی مورد نظر بهطور موضعی بیحس شده و جراح تومور را به همراه کمی از بافت سالم اطراف بر میدارد. بافت سریعا زیر میکروسکوپ بررسی شده و مناطقی که هنوز دارای بقایای میکروسکوپی تومور باشند، برداشته و دوباره مورد بررسی قرار میگیرند تا وقتی که اثری از سلولهای مربوط به تومور مشاهده نشود (شکل زیر). این گزینهی درمانی پیچیده و پرهزینه، روش انتخابی درمان در مواردی است که حفظ بافتهای سالم اطراف تومور حیاتی باشد، همچنین در وضعیتی که مرزهای تومور به خوبی مشخص نباشند و نیز در مورد تومورهایی که قبلا درمان شده ولی دوباره عود کردهاند.
تخریب تومور بوسیلهی کورتاژ و سوزاندن با الکتریسیته (EDC) : منطقهی تومور با استفاده از یک بیحسکنندهی موضعی بیحس شده و بهطور مکرر با استفاده از تیغهای تیز خراشیده میشود و سپس لبههای زخم با استفاده از یک سوزن الکتریکی (الکترود) سوزانده میشود. مزیت این روش آن است که این روش سریع، آسان و نسبتا ارزان است. مشکل این روش هم این است که معمولا جای زخم ناخوشایند است و احتمال بازگشت نیز ۱۵ درصد است.
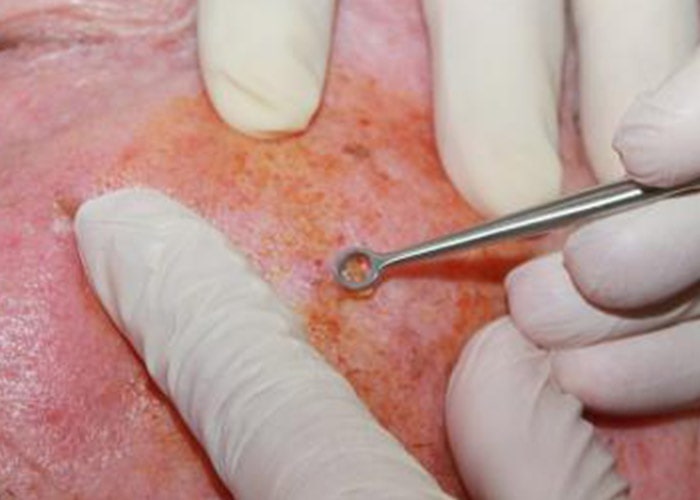
در روش EDC، ابتدا محل آلودگی با استفاده از تیغهای تیز به طور مکرر خراشیده میشود تا بافتهای غیرطبیعی برداشته شوند
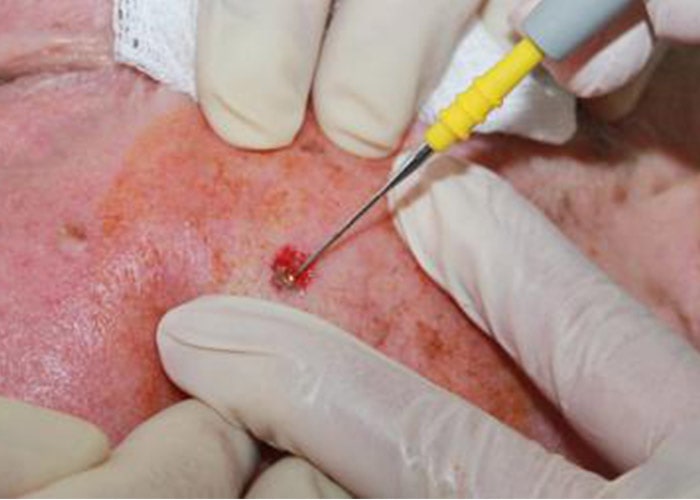
لبههای زخم با استفاده از یک سوزن الکتریکی سوزانده میشوند تا بقایای سلولهای سرطانی نیز از بین بروند
برداشت تومور با جراحی: ابتداد منطقهی تومور با استفاده از یک بیحس کنندهی موضعی بیحس میشود. بخش توپ مانندی از پوست که شامل تومور نیز میشود، از پوست جدا میشود و سپس لبههای زخم بخیه زده میشود. در مورد تومورهای بزرگ، برای بستن محل زخم ممکن است نیاز به پیوند پوست باشد. مزیت این شیوه از درمان این است که نرخ موفقیت آن بیش از ۹۰ درصد است و پزشک جراح میتواند همزمان بررسی کند که آیا تمام تومور برداشته شده است یا نه. زخمی هم که به این طریق ایجاد میشود نسبت به زخم حاصل از روش EDC بهتر است اما دارای پیچیدگی و هزینهی بیشتر است.
مقالههای مرتبط:
پرتو درمانی: در این روش طی ۱۰ تا ۱۵ جلسه، تومور و مقدار کمی از منطقهی پوستی اطراف آن در معرض تابش بالای اشعه قرار میگیرد. این فرم از درمان در مواردی مفید است که بیماران نتوانند مورد جراحی قرار گیرند. مزیت این روش این است که عمل برشی انجام نمیشود. از معایب این روش پرهزینه هم این است که منطقهی درمان شده را نمیتوان همزمان مورد بررسی قرار داد تا مشخص شود که آیا کل تومور از بین رفته است یا نه و زخمهای ناشی از این روش به مرور زمان ممکن است بدتر میشوند. این روش معمولا برای افراد سالخورده استفاده میشود.
دارو درمانی: در مورد سرطان سلولهای قاعدهای سطحی از برخی کرمها، ژلها و محلولهایی نظیر ایمیکیمود (آلدارا) میتوان استفاده کرد. نحوهی عمل این داروها، تحریک سیستم ایمنی بیمار در جهت تولید اینترفرون است. اینترفرونها پروتئینهایی هستند که به سلولهای سرطانی حمله میکنند. از دیگر داروهای موثر در این زمینهفلوروراسیل (5-FU) است که یک داروی شیمیدرمانی است. در برخی از بیماران هیچ گونه عوارض جانبی ناشی این درمانهای موضعی مشاهده نمیشود اما برخی ممکن است دچار قرمزی، التهاب، و سوزش پوست شوند. یکی از معایب داروهای موضعی این است که چون بافتی برای بررسی در دسترس نیست، نمیتوان مشخص کرد که آیا تومور کاملا حذف شده است یا نه.
سرما درمانی (کرایوتراپی): در این روش با استفاده از نیتروژن مایع بافت منجمد و تخریب میشود. پزشک نیتروژن مایع را روی منطقهی آلوده و بخشی از مناطق اطراف آن اسپری میکند. این امر موجب بروز حس سوزش یا نیش خوردن در فرد میشود که طی چند دقیقه ناپدید میشود. نیتروژن مایع سلولهای غیرطبیعی را منجمد کرده و میکشد و زخمی ایجاد میشود که برای چند روز قرمز خواهد بود و ممکن است تاول زده و آبکی شود. این منطقه ممکن است برای چند روز متورم باشد و در برخی موارد نیاز است که این کار تکرار شود. پوستهای روی زخم ایجاد خواهد شد و بافتهای مرده بسته به اندازهی منطقهی تحت درمان، طی یک تا چهار هفته خواهند افتاد. پس از آن سلولهای سالم پوست رشد کرده و ممکن است جای یک زخم بر جای بماند. بهبود ممکن است چند هفته زمان ببرد و پوست بهبود یافته احتمالا نسبت به مناطق اطراف کمرنگتر خواهد بود.
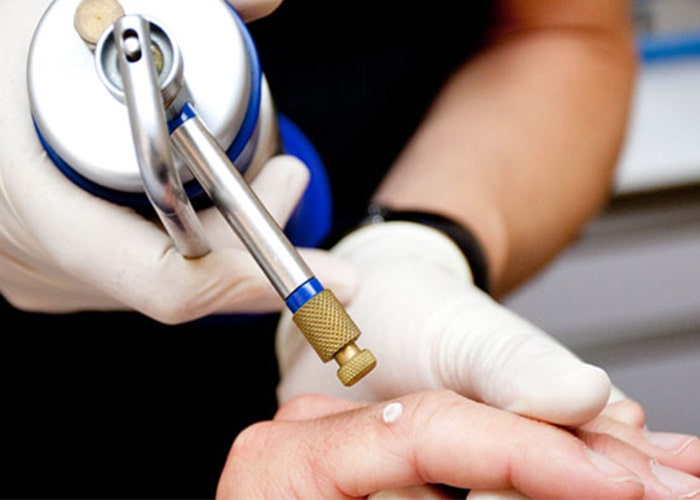
در روش سرمادرمانی از نیتروژن مایع برای انجماد و تخریب بافت استفاده میشود
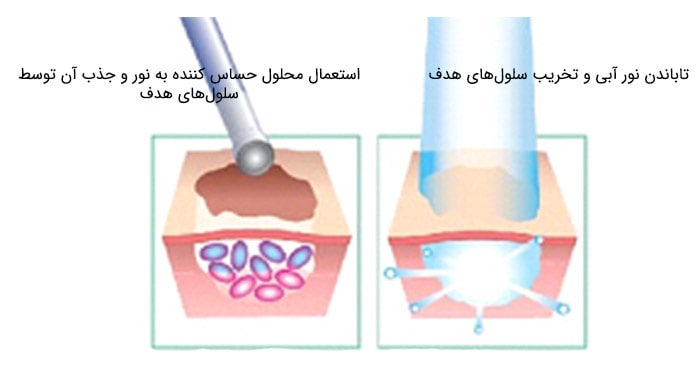
فتودینامیک درمانی (PDT): در این روش از درمان، از یک دارو و نوع خاصی از نور استفاده میشود. دارو یک مادهی شیمیایی است که پوست را در برابر نور حساس میکند. به این دارو عامل حساسکننده به نور گفته میشود. نور میتواند لیذر یا نوع دیگری از نور باشد. دارو را میتوان به شکل یک کرم روی پوست استعمال کرد یا اینکه از طریق تزریق وارد جریان خون میشود. با جذب دارو، سلولها در برابر نور حساس میشوند. آنگاه پزشک نور را روی منطقهی مورد نظر میتاباند و موجب تخریب سلولهای سرطانی میشود.
پیشگیری از ابتلا به سرطان پوست
برای کاهش خطر ابتلا به سرطان پوست، باید از مواجههی طولانیمدت با نور خورشید و دیگر منابع تابشهای فرابنفش اجتناب کرد. برای مثال:
مقالههای مرتبط:
- پرهیز از دستگاههای برنزه کننده و لامپهای خورشیدی
- اجتناب از قرار گرفتن در معرض نور خورشید هنگامی که شدت تابش زیاد است در غیر این صورت باید از سایبان استفاده کرد.
- استفاده از ضدآفتابهای صورت و لب دارای SPF برابر ۳۰ یا بیشتر
- استفاده از کلاه لبهدار و لباس محافظ در آفتاب
- استفاده از عینکهای آفتابی که دارای حفاظت ۱۰۰ درصد در برابر UVB و UVA باشند.
این موضوع نیز مهم است که بهطور منظم پوست خود را بررسی کنید تا اگر ضایعاتی در پوست ایجاد شده باشد یا لکهها و خالهای قبلی دچار تغییر شده باشند، مشخص شود.

عوامل خطرساز سرطان پوست
عوامل خاصی موجب افزایش خطر ابتلا به سرطان پوست میشوند. برای مثال یک فرد احتمال بیشتری دارد که مبتلا به سرطان پوست شود در صورتی که:
- دارای سابقهی خانوادگی سرطان پوست باشد.
- در معرض مواد خاصی نظیر ترکیبات آرسنیک، رادیوم، قیر و کروئوزت قرار داشته باشد.
- در معرض اشعه قرار گرفته باشد مثلا طی درمانهای خاصی برای اکنه و اگزما.
- در معرض تابش بیش از اندازهی نور خورشید، لامپهای برنزه کننده و دیگر عوامل مشابه قرار داشته باشد.
- در مناطق آبوهوایی آفتابی، گرم یا ارتفاعات بالا زندگی کند.
- بهطور دائم مشغول به کاری در فضای بیرون باشد.
- سابقهی سوختگی شدید داشته باشد.
- خالهای متعدد بزرگ و غیر عادی داشته باشد.
- پوست رنگ پریده و کک مکی داشته باشد.
- پوستی داشته باشد که به آسانی دچار آفتاب سوختگی میشود.
- موهای بلوند یا قرمز طبیعی داشته باشد.
- چشمهای آبی یا سبز داشته باشد.
- ضایعات پوستی پیشسرطانی داشته باشد.
- سیستم ایمنی ضعیفی داشته باشد مثلا مبتلا به عفونت HIV باشد.
- سابقهی پیوند اعضا و مصرف داروهای سرکوبکنندهی سیستم ایمنی داشته باشد.
استفاده از عینکهای آفتابی که دارای حفاظت ۱۰۰ درصد در برابر UVB و UVA باشند، برای پیشگیری از ابتلا به سرطان پوست توصیه میشوند
پزشکانی که سرطان پوست را درمان میکنند
اگر سرطان پوست در فردی تشخیص داده شد ممکن است گروهی از پزشکان برای جنبههای مختلف این وضعیت به بیمار کمک کنند. برای مثال:
- متخصص پوست که بیماریهای پوستی را درمان میکند.
- متخصص جراحی سرطان که سرطان را از طریق جراحی درمان میکند.
- متخصص پرتودرمانی که سرطان را با استفاده از پرتودرمانی درمان میکند.
- متخصص درمان دارویی سرطان که سرطان را با استفاده از درمانهای دارویی هدفمند، ایمنیدرمانی، شیمیدرمانی یا دیگر داروها درمان میکند.
عوارض و پیچیدگیهای مرتبط با سرطان پوست
عوارض جانبی سرطان پوست شامل موارد زیر میشوند:
- عود بیماری یعنی برگشت سرطان پس از درمان
- عود موضعی یعنی سرایت سرطان به بافتهای مجاور
- پیشرفت سرطان که در آن سلولهای سرطانی در ماهیچهها، اعصاب یا دیگر اندامهای بدن منتشر میشوند.
اگر فردی مبتلا به سرطان پوست باشد در خطر بالایی است که این بیماری دوباره در قسمت دیگری از بدن او ظاهر شود.
آیا سرطان پوست ارثی است؟
از آن جایی که بیشتر انواع سرطانهای پوست ناشی از مواجهه با نور فرابنفش هستند، به طور کلی سرطانهای پوست توارثی محسوب نمیشوند. اما این واقعیت که سرطان پوست در میان مردمی که دارای رنگدانههای پوستی کمتری هستند، شیوع بیشتری دارد و صفت رنگ پوست یک صفت توارثپذیر است، پس میتوان گفت نقش ژنتیک مهم است. چندین سندرم ژنتیکی کمیاب وجود دارند که منجر به افزایش فراوانی موارد سرطان پوست در میان مبتلایان به این سندرمها میشوند. نوعی از ملانوم ارثی وجود دارد که سندرم FAM-M نامیده میشود و در اثر بروز جهش در ژن CDKN2A که روی کروموزوم شمارهی ۹ قرار گرفته است، اتفاق میافتد. این جهش را جهش p16 نیز مینامند.
پیشآگهی و میزان ماندگاری در مورد سرطان پوست به چه صورتی است؟
بهطور کلی پیشآگهی برای سرطان پوست نوع غیرملانوم عالی است. سرطان سلولهای قاعدهای و سرطان سلولهای سنگفرشی هر دو به خوبی قابل درمان هستند. تقریبا هیچ مرگی در اثر سرطان سلولهای قاعدهای اتفاق نمیافتد و بهندرت در مورد سرطان سلولهای سنگفرشی ممکن است مرگومیری پیش بیاید که آن هم عمدتا در افرادی است که دچار سرکوبی سیستم ایمنی هستند. بسته به روش درمان و موقعیت و نوع سرطان پوست، احتمال عود یک سرطان پوست درمان شده در روش جراحی ماز ۲-۱ درصد و در روش سوزاندن الکتریکی و کورتاژ چیزی در حدود ۱۵-۱۰ درصد است. تشخیص سریع سرطانهای پوست میتواند منجر به نتایج درمان بهتری شود.
نتایج پژوهشهای جدید مرتبط با عوامل موثر روی سرطان پوست
آمارها نشاندهندهی شواهد محکمی هستند که آشامیدن آب آلوده به ترکیبات آرسنیک، خطر ابتلا به سرطان پوست را افزایش میدهد. آلودگی آرسنیکی در آبهای زیرزمینی شایع است و آلودگی آرسنیکی آب آشامیدنی در برخی از مناطق قابل توجه است. حداقل ۱۴۰ ملیون نفر در ۵۰ کشور جهان در حال مصرف آب آشامیدنی هستند که غلظت ترکیبات آرسنیکی آن بیش از حد تعیین شده (۱۰ میکروگرم در لیتر) است. آرسنیک یکی از ترکیبات طبیعی پوستهی زمین است و به طور گستردهای در هوا، آب و زمین وجود دارد. این ماده در شکل غیرآلی خود بسیار سمی است. مردم از طریق مصرف آب آلوده، استفاده از آب آلوده برای آماده کردن غذا و آبیاری محصولات کشاورزی، فعالیتهای صنعتی، خوردن غذای آلوده و مصرف تنباکو در معرض سطوح بالایی از آرسنیک غیرآلی قرار میگیرند. مواجههی طولانیمدت در معرض آرسنیک غیرآلی عمدتا از طریق مصرف آب و غذای آلوده میتواند منجر به بروز مسمومیت مزمن با آرسنیک شود. ضایعات پوستی و سرطان پوست از اثرات نامطلوب و مشخص این ماده هستند. در ایران پژوهشهای معدودی در زمینهی میزان آلودگی آرسنیکی آبهای آشامیدنی در مناطق مختلف انجام شده است. درمطالعهای که در سال ۲۰۱۷ در شهر اردبیل انجام شد، مشخص شد که غلظت آرسنیک در آب آشامیدنی این منطقه بالاتر از حد استاندارد است (دارای میانگین ۱۵ میکروگرم در لیتر). در مطالعهی مشابهی در شهرستان کاشمر نیز وجود غلظت بالای ترکیبات آرسنیکی در آب آشامیدنی تایید شد.
ضایعات پوستی و سرطان پوست از مشخصههای اصلی آلودگیهای آرسنیکی هستند
داشتن قد بلندتر در زمان بلوغ نیز خطر ابتلا به ملانوم بدخیم را افزایش میدهد. مکمل بتاکاروتن دارای تاثیر خاصی روی افزایش خطر ابتلا به سرطان پوست غیرملانوم نیست. نوشیدن قهوه ممکن است موجب کاهش خطر ملانوم بدخیم در زنان شود و ممکن است خطر ابتلا به سرطان سلولهای قاعدهای را در مردان و زنان کاهش دهد. شواهدی هم وجود دارد که مصرف نوشیدنیهای الکلی ممکن است خطر ابتلا به ملانوم بدخیم و سرطان سلولهای قاعدهای را افزایش دهد.
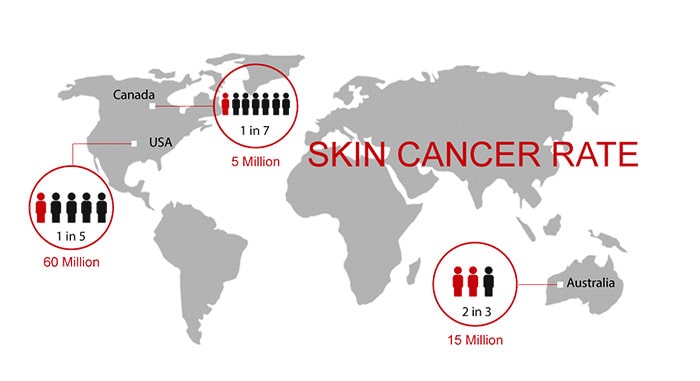
سرطان پوست چقدر شایع است؟
به طور کلی سرطان پوست نوع ملانوم، ۱۵امین سرطان شایع در میان مردان و زنان است. شیوع هر دو فرم سرطان پوست ملانوم و غیرملانوم طی دهههای اخیر افزایش داشته است. در حال حاضر حدود ۲ تا ۳ ملیلون سرطان پوست غیر ملانوم و ۱۳۲ هزار مورد سرطان پوست ملانوم هر ساله در کل جهان اتفاق میافتد. از هر سه سرطان تشخیص داده شده یکی از نوع سرطان پوست است و از هر پنج آمریکایی یک فرد در زندگی خود دچار سرطان پوست می شوند. در سال ۲۰۱۸ تعداد ۳۰۰ هزار مورد جدید از این سرطان تشخیص داده شده است. استرالیا، نیوزلند، نروژ، دانمارک و هلند در بین کشورهای مختلف جهان در رتبههای اول شیوع این بیماری قرار دارند.
با روند تخریب لایهی ازن، اتمسفر این لایهی محافظ خود را از دست میدهد و تابشهای فرابنفش بیشتری به سطح زمین میرسند. برآورد شده است که یک کاهش ده درصدی در لایهی ازن منجر به بروز ۳۰۰ هزار مورد سرطان پوست غیرملانوم و ۴۵۰۰ مورد سرطان پوست ملانوم خواهد شد. شیوع جهانی ملانوم در حال افزایش است، اگرچه به نظر میرسد که عوامل اصلی مستعد کننده به توسعهی ملانوم مرتبط با مواجههی تفریحی با نور خورشید و داشتن سابقهی آفتاب سوختگی است. مسئولیت این عوامل با خود افراد است.
شیوع سرطان پوست در ایران
سرطان پوست شایعترین سرطان در ایران است. نتایج یک مطالعه نشان داد که در فاصله سالهای ۲۰۱۰-۲۰۰۶، تعداد ۱۴۴۸ مورد مرگ ناشی از این بیماری در ایران اتفاق افتاده است. بر اساس آخرین آمار منتشر شده از سوی سازمان جهانی بهداشت، در سال ۲۰۱۷، مرگهای ناشی از سرطان پوست در ایران ۴۰۵ مورد بود. ایران از این لحاظ در رتبهی ۱۴۳ جهان قرار دارد. بر اساس نتایج یک مطالعه که در سال ۲۰۱۵ منتشر شده است، شیوع سرطان پوست در ایران در حال افزایش بوده و فراوانی این بیماری در میان مردان بیش از زنان است و استانهای سمنان، اصفهان و همدان از این لحاظ در مقامهای نخست هستند (از نظر میزان شیوع در مردان). بیشترین شیوع این سرطان در میان زنان استانهای سمنان، یزد و اصفهان بوده است. کمترین میزان در مردان استانهای سیستانوبلوچستان و زنان استان هرمزگان مشاهده شده است.
.: Weblog Themes By Pichak :.
